Невозможность установки имплантата в положении, оптимальном с ортопедической точки зрения, обусловливает возникновение определенных проблем, требующих дополнительного врачебного вмешательства. В подобных случаях при составлении протокола лечения рекомендуется привлечь специалистов из смежных областей: ортопеда, хирурга и зубного техника, каждый из которых представит собственное видение клинической картины и рекомендации относительно выбора подходящего варианта протезирования. Принимая во внимание тот факт, что любая ошибка, допущенная на предварительной стадии планирования, в конечном итоге может поставить под сомнение результат всей операции протезирования, важно с особой тщательностью отнестись к подготовке и решению поставленных задач.
В рамках планирования дентальной имплантации можно выделить ряд основных этапов, реализуемых в определенной последовательности. К их числу относятся:
Соблюдение протокола позволяет свести к минимуму вероятность ошибочного размещения, а также помогает подобрать наиболее удачные варианты позиционирования, гарантирующие надежность фиксации искусственных коронок или мостовидных протезов. Формируемая система должна выдерживать жевательную нагрузку, обеспечивать корректное окклюзионное смыкание и оставаться комфортной для пациента.
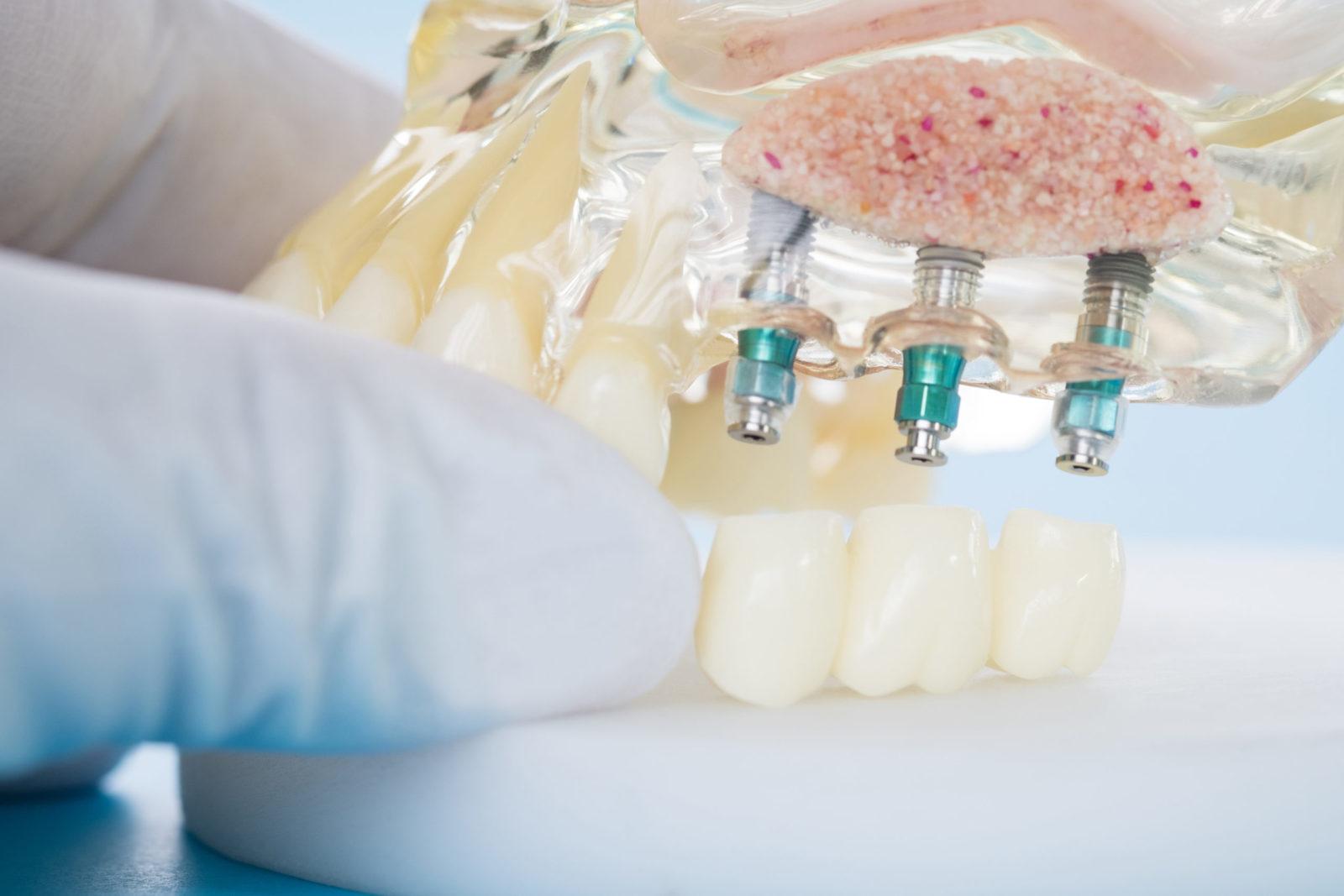
В процессе подготовки важно убедиться, что ключевые характеристики будущей системы соответствуют ряду критериев, определяющих анатомическое соответствие:
Важный аспект планирования – грамотная оценка текущего состояния костной структуры, учитывающая характеристики объема и плотности ткани как в области, выбранной для вживления стержня, так и на прилегающих к ней участках. В стоматологической практике применяется классификация, основанная на указанных параметрах, которая характеризует способность к успешной остеоинтеграции. Так, с точки зрения плотности различают четыре типа кости:
Исходя из способности к остеоинтеграции различают три основных категории костных структур – с нормальным, средним или низким потенциалом успешного приживления.
Для формирования подробной оценки качественных характеристик используются аппаратные методики диагностирования, включая компьютерную томографию, биопсию образцов материала, остеоденситометрическое исследование, а также морфологический анализ биоптата. Итоговые результаты определяют текущую классификацию и помогают выбрать подходящий протокол хирургического восстановления. В случае необходимости, обусловливаемой низкими показателями вероятности положительного исхода операции, может быть назначена процедура синус-лифтинга, увеличивающая высоту костной ткани и способствующая повышению плотности до приемлемого уровня, способного обеспечить удержание интегрируемого штифта.
Использование рентгеновского оборудования для определения объема и структуры костной ткани – обязательное условие планирования дентальной имплантации. Измерить толщину альвеолярного гребня помогают специальные полимерные капы с интегрированными стальными шариками, диаметр которых не превышает 5-7 мм, расположенными по месту будущего вживления имплантатов. Изделия размещаются в полости рта перед съемкой, благодаря чему становится возможным определение промежутка между костью и контрастными элементами, а также расчет толщины слизистой и костной ткани.
Перечисленные способы подготовки, как правило, позволяют составить подробный план ортопедического восстановления, гарантирующий успешную имплантацию дентальных протезирующих конструкций.